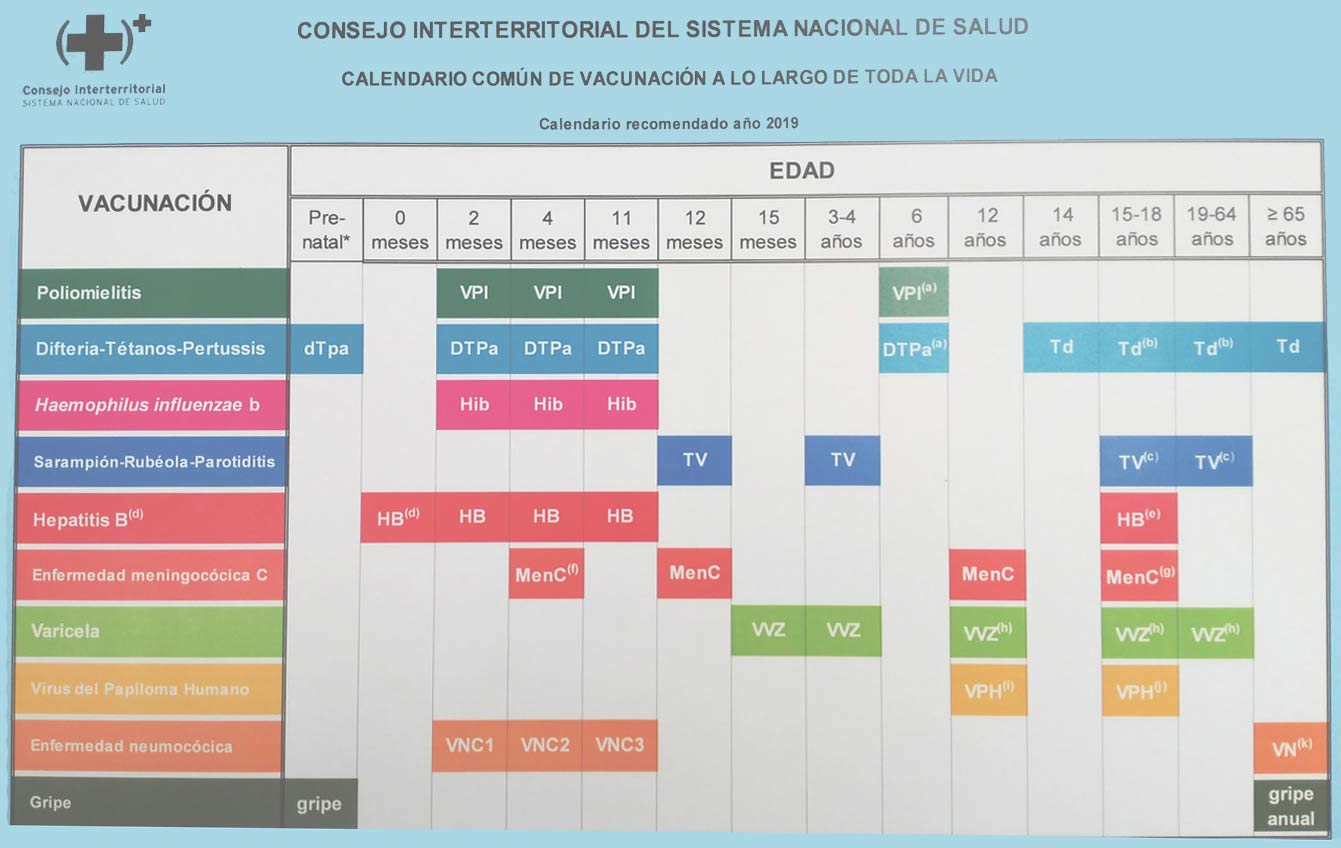
Sanidad aprueba un calendario vacunal para toda la vida
Entre las tasas de cobertura de vacunación de toda Europa, España tiene una de las más envidiables y envidiadas. Según datos de 2016 del Ministerio de Sanidad, más del 97% de los niños estaban al día con su calendario vacunal una vez superado su primer año de vida. Un hito que se ha logrado, principalmente, porque es un servicio cubierto por el Sistema Nacional de Salud (SNS), pero también por el enorme trabajo de concienciación que los profesionales sanitarios realizan con sus padres.
No se puede decir lo mismo de las tasas de cobertura para adultos, el gran reto de futuro que se está planteando ahora mismo en España en lo que respecta a la vacunología. Para solventar este problema, el Ministerio y las consejerías autonómicas acaban de aprobar en Consejo Interterritorial un nuevo calendario que abarca todas las etapas de la vida.
Está apoyado por el informe Vacunación en grupos de riesgo de todas las edades y en determinadas situaciones, publicado previamente por el Ministerio. Cuenta con el visto bueno no solo de la Comisión de Salud Pública del Consejo Interterritorial del SNS, también con el de 20 sociedades científicas. En él, se actualizan las recomendaciones para las franjas de edad intermedias, además de otras situaciones de riesgo: inmunodeficiencias, patologías crónicas, trabajadores sanitarios, de centros sociosanitarios y de centros penitenciarios, mujeres en edad fértil, embarazadas…
Entre las recomendaciones se incluyen novedades en vacunas para gripe, difteria, neumococo, triple vírica, varicela, VIH, tetravalente, meningitis, hepatitis A y B, meningococo B y herpes zóster. Algunas de estas se trataron durante la Jornada sobre Vacunaciones de la SEE, por ejemplo, la necesidad de implantar una vacunación selectiva frente a la hepatitis A, especialmente en el grupo de riesgo de hombres que mantienen sexo con hombres, que está aumentando año tras año. O frente al virus del papiloma humano (VPH), una vacuna que se pretende incluir entre los pacientes VIH positivos, mujeres conizadas y personas trasplantadas.
No obstante, la vacunación no es obligatoria, por lo que queda todavía un arduo trabajo de concienciación entre médicos y pacientes. “La tasa de cobertura de la vacuna de la gripe, una de las pocas que está sistematizada y la más significativa puesto que se repite cada año, apenas llega al 56% en los grupos de riesgo. Es decir, personas mayores de 65 años, embarazadas, personal sanitario y aquellos que padecen alguna dolencia que podría complicarse con el contagio de este virus”, especifica Ángela Domínguez, coordinadora del Grupo de Trabajo de Vacunas de la Sociedad Española de Epidemiología (SEE).
Según esta, España está muy lejos de conseguir el 75% que recomienda la Organización Mundial de la Salud (OMS). “Si miramos los datos solo en embarazadas, nos quedamos en un 27,6%, registrado en la campaña de 2017. Un dato muy bajo porque probablemente no hemos sabido transmitir que la de la gripe es una vacuna segura, que no incrementa el riesgo de efectos adversos ni de defectos congénitos. Al contrario, tiene importantes beneficios tanto para la madre como para su hijo durante sus primeros meses de vida, en los que no tiene protección alguna. Nos queda mucho por hacer en este sentido”, se lamenta.
La SEE celebró recientemente su II Jornada sobre Vacunaciones, en la que se recordó también la importancia de vacunar de la tos ferina a las mujeres embarazadas, que tiene una efectividad del 90% a la hora de prevenir casos en menores de dos meses. Tanto en este caso como en el de la gripe, la SEE recomienda vacunar a las madres en el último trimestre de embarazo para transferir anticuerpos que protejan al recién nacido hasta que pueda iniciar el calendario de vacunas.
En cualquier caso, ¿por qué los adultos tienen esa reticencia a este tipo de protección sanitaria? “Creemos que es porque hay una percepción de que las enfermedades para las que hay vacunas solo afectan a los niños, algo que es erróneo, porque sí que pueden darse en adultos y reportar mayores complicaciones”, advierte Domínguez.
“Tampoco los sanitarios tenemos interiorizado que los adultos sean sensibles a recibir vacunas y terminamos asumiendo que solo es cosa de niños, no lo recomendamos con la asiduidad que deberíamos”, comenta Amós Rodríguez, presidente de la Asociación Española de Vacunología. Una situación que se ve reforzada con la también baja tasa de vacunación de la gripe entre los profesionales sanitarios, que en las últimas campañas apenas ha superado el 30% anual.
“La gripe es uno de los ejemplos más claros de lo que supone una epidemia mundial anual, que acarrea cientos de muertos, muchas complicaciones, que satura los sistemas sanitarios y desborda las consultas. En España tenemos las vacunas cubiertas para los grupos de riesgo desde hace tiempo y nunca llegamos a la recomendación de la OMS”, asegura Ignacio Salamanca, coordinador de la Unidad de Investigación del Grupo Instituto Hispalense de Pediatría (IHP) de Sevilla.
“Vacunarse no solo nos sirve para protegernos, sino también para proteger a los demás. Es un acto de responsabilidad”, Ignacio Salamanca.
Y añade: “Tenemos que trabajar para aumentar esa cobertura y una manera efectiva es dar ejemplo. Es un acto de responsabilidad, porque vacunarse no solo nos sirve para protegernos, sino también para proteger a los demás, ya que vamos a estar en contacto con todo tipo de enfermos y podemos contagiarles”, contempla.
El apoyo del farmacéutico
Se han planteado diversas iniciativas para mejorar las tasas de vacunación en adultos, pero también para evitar una caída en las de niños. Algo que la mayoría de las fuentes consultadas califican como una “bajada de guardia” de los países desarrollados, haciendo referencia al repunte de casos de sarampión que circulan por toda Europa.
Una propuesta que se lleva barajando desde hace años es la de dar potestad a las farmacias comunitarias de administrar determinadas vacunas. Una medida adoptada ya en países como Portugal, Dinamarca, Francia, Irlanda o Reino Unido y con la que se ha conseguido aumentar la cobertura en adultos de vacunas como la de la gripe. Pero que en España sigue generando reticencias entre médicos y enfermeros.
Según un estudio reciente de la Asociación Europea de Estudiantes de Farmacia (EPSA por sus siglas en inglés), en Portugal se consiguió un incremento del 6,5% en la cobertura contra la gripe estacional en mayores de 65 años desde la campaña que arrancó en 2008 a la de 2009. Y en Reino Unido el porcentaje pasó del 59% al 76% entre 2005 y 2008.
La cercanía del establecimiento al público, la confianza que genera el titular de la farmacia comunitaria y la ausencia de cita previa son tres de los aspectos más valorados por los encuestados en el estudio. De hecho, el documento recuerda que Europa cuenta con una red de 154.000 farmacias y 400.000 farmacéuticos que reciben 23 millones de visitas al día. Un 99% de la población tiene una farmacia a menos de 30 minutos de su domicilio, y un 58% a menos de cinco.
Además, suelen tener horarios de apertura más amplios que los centros médicos. En definitiva, la farmacia comunitaria puede convertirse en un interesante aliado para ampliar coberturas vacunales, siempre que el farmacéutico esté correctamente formado para ello.
La cercanía del establecimiento al público, la confianza que genera el titular de la farmacia comunitaria y la ausencia de cita previa son tres de las ventajas de que las farmacias administraran determinadas vacunas.
Un mismo mensaje para convencer
Ampliar recomendaciones y puntos de vacunación son dos medidas de impacto positivas, aunque se pueden mejorar aún sus resultados si se consigue mentalizar al público objetivo de la importancia de estar vacunado. Para ello se ha creado el Proyecto Inmuniza, un programa de formación para profesionales sanitarios que compagina el conocimiento científico con habilidades transversales como la empatía y la comunicación efectiva. Hasta el final de 2018, Inmuniza realizará cinco talleres en distintos puntos de España sobre comunicación eficaz en materia de vacunas entre el profesional sanitario y el paciente.
El proyecto ha sido puesto en marcha por la compañía biofarmacéutica MSD con el respaldo de 25 instituciones del sector de la salud, entre los que se encuentran la AEV, la Sociedad Española de Médicos de Atención Primaria (Semergen), el Consejo General de Enfermería de España y la Red de Investigación Traslacional en Infectología Pediátrica (Ritip).
Su objetivo es lograr, desde el punto de vista multidisciplinar, una transmisión más eficiente de mensajes consensuados en materia de vacunación para despejar las dudas que muchas personas albergan sobre este aspecto. “En definitiva, que seamos capaces de afrontar las objeciones que podemos encontrarnos sobre vacunas de forma satisfactoria”, ratifica Ignacio Salamanca, que forma parte del comité de expertos de la iniciativa.
Este tipo de iniciativas buscan, entre otras cosas, dejar claro que las vacunas son uno de los productos sanitarios más seguros del mercado y con mayores beneficios para la población. Para las personas vacunadas repercuten en una baja incidencia de la enfermedad, y disminuye la gravedad entre aquellos que pueden contraerla. Por otra parte, hace aumentar la protección de grupo: las personas no vacunadas que residan en la misma comunidad que los vacunados también están relativamente protegidas.
Por lo general, se componen de una suspensión de microorganismos muertos o atenuados que suelen inyectarse, aunque también pueden administrarse por vía oral o con un vaporizador nasal. Su desarrollo clínico lleva unos 12 años y cuesta en torno a 500 millones de euros, según datos de la Asociación Nacional Empresarial de la Industria Farmacéutica (Farmaindustria).
El desarrollo clínica de una vacuna lleva unos 12 años y cuesta en torno a 500 millones de euros.
“Es un proceso muy largo, que también implica ensayos clínicos y autorizaciones, a los que se suma un tiempo de seguimiento tras la comercialización”, indica Salamanca. Algo que confirma Amós García: “No se trata de un fármaco cualquiera, es un derivado biológico sometido a estrictos controles de regulación, y es lógico teniendo en cuenta que se suministran a personas sanas y que tienen un impacto directo sobre la colectividad”. Una farmacovigilancia que se encarga de controlar la Iniciativa Mundial sobre la Seguridad de las Vacunas (GVSI), puesta en marcha en 2012 por la OMS.
El presidente de la AEV explica que las vacunas que se empiezan a producir hoy son las que se van a administrar dentro de un promedio de dos años, aunque siempre depende de la cepa con la que se trabaje. Desde Farmaindustria aseguran que producir un solo lote puede requerir entre 6 y 33 meses. “Si en ese proceso de tiempo ocurre cualquier evento que haga que se cambien los criterios de administración, podrían aparecer problemas de abastecimiento. Como ha ocurrido en Italia tras el brote de sarampión que llevan meses sufriendo; ahora es necesario vacunar a más gente de la que se había previsto”, comenta.
“Es difícil hacer predicciones, pero es importante que antes de hacer recomendaciones de vacunación sepamos qué disponibilidad de existencias vamos a tener. Y también tener en cuenta si se ha producido cualquier disfunción en el circuito de distribución para valorar el impacto que puede tener y, según los datos que se recaben, poner en marcha mecanismos que eviten que en el futuro se pueda repetir”, añade la portavoz de la SEE.
Una opinión que corrobora Amós García, que asegura que los agentes del sector tienen en su mano los medios necesarios para evitar situaciones de desabastecimiento como las que se han vivido en los últimos años. “Podemos evitarlo, siempre que la industria farmacéutica siga los consejos que los profesionales sanitarios les damos”, comenta.
Alarma sanitaria
La expansión del sarampión en países como Italia, Francia, Alemania o Países Bajos ha hecho saltar las alarmas en todos los sistemas sanitarios de Europa, donde se están buscando nuevas estrategias para aumentar las coberturas de esta vacuna y volver a mantener a raya la enfermedad.
Según el máximo responsable de la AEV, hay diferentes circunstancias que han provocado esa ‘bajada de guardia’ detectada en el continente europeo. “Hay niños que no se vacunan porque no pueden, bien por contraindicación médica o porque viven en situación de exclusión social y tienen difícil acceso a los sistemas sanitarios. También nos encontramos con padres que tienen dudas sobre la conveniencia de vacunar a sus hijos, a los que tenemos que tratar con mucha pedagogía y mostrarle los beneficios que ello conlleva, no criminalizarlos”.
“Se trata de un colectivo menor que rechaza por completo la vacunación, porque cree que lo correcto y razonable es la vida alternativa. Pero lo realmente moderno y ‘progre’ es hacer uso de la ciencia”, Amós García.
Amós incluye también al movimiento antivacunas en este cúmulo de factores. “Se trata de un colectivo menor que lo rechaza por completo, porque cree que lo correcto y razonable es la vida alternativa. Pero no se dan cuenta de que lo que es realmente moderno y ‘progre’ es hacer uso de la ciencia y el conocimiento y, por tanto, de la vacunación, que nos ha permitido avanzar y mejorar el nivel de salud de la ciudadanía de manera importante”.
Como ocurre con otras enfermedades, la cobertura de España en cuanto a sarampión es de las más elevadas de Europa. “En primera dosis estamos en un 96%, mientras que en Italia y Reino Unido está en un 92% y en Francia en un 90%. Y si nos fijamos en las segundas dosis, España registra un 93% frente al 88% de Reino Unido, el 86% de Italia o el 80% de Francia. Hemos de mantener y, si podemos, mejorar nuestras tasas para evitar situaciones como las que se están viviendo allí”, advierte Ángela Domínguez.
“No cabe duda de que esta enfermedad está circulando también por nuestro país, pero gracias a nuestra amplia cobertura será difícil que veamos el aluvión de casos que se están dando en otros países”, vaticina el presidente de la AEV. Desde su punto de vista, España se enfrentará a casos aislados, la mayoría centrados en adultos jóvenes, entre 25 y 40 años, y en niños menores de 12 meses, que aún no están vacunados. “En cualquier caso, debemos estar alerta y seguir trabajando para que las coberturas se sigan manteniendo como hasta ahora, porque si los niveles bajan nos va a pasar como a nuestros vecinos europeos”.
“Si nos ponemos por debajo del 95% empezaremos a tener brotes”, vaticina Ignacio Salamanca. “Parece increíble que estén volviendo enfermedades que hacía tiempo que no veíamos. En Sevilla tuvimos más de mil casos en 2013 y algunos de los médicos que tuvimos que tratarlos nunca antes habíamos lidiado con la enfermedad en pacientes reales”, reconoce.
No obstante, todos ellos son conscientes de que llegar al 100% es imposible. “Siempre encontraremos a personas que no puedan recibir la vacuna, porque tengan alguna enfermedad que se lo contraindique, alergias u otras condiciones especiales. Pero hemos de ser conscientes de que la mejor forma de que no se contagien es conseguir la cobertura total de todos los que sí pueden vacunarse, para que haya una protección de grupo”, comenta la portavoz de la SEE.
En estos momentos existen en el mundo unas 40 vacunas que previenen 25 enfermedades y que evitan cerca de 3 millones de muertes cada año.
Las vacunas del futuro
En estos momentos existen en el mundo unas 40 vacunas que previenen 25 enfermedades y que evitan cerca de 3 millones de muertes cada año, según Farmaindustria. La patronal calcula que por cada euro invertido en estos fármacos se ahorran más de cinco euros en costes directos y 17 euros en indirectos.
También se presentaron datos de ahorro durante el seminario formativo para periodistas Vacunas hoy: falsos mitos, logros y retos de futuro, organizado por Pfizer: los gastos que genera tratar el sarampión pueden alcanzar los 480 euros por paciente, mientras que las vacunas para prevenir la enfermedad no superan los 0,97 céntimos. “Tenemos que intentar que las personas de entre 18 y 60 años que pertenezcan a grupos de riesgo estén vacunados”, afirmó Ángel Gil, catedrático de Medicina Preventiva y Salud Pública de la Universidad Rey Juan Carlos de Madrid, durante su intervención en el acto.
Gil recordó además que en 2050 España será uno de los países más envejecidos del mundo, y señaló como enfermedades prevenibles gracias a la vacunación el herpes zóster, que provoca importantes dificultades a edades avanzadas.
Por otra parte, el futuro de la vacunología también pasa por la I+D. “Se están intentando desarrollar vacunas no solo frente a procesos transmisibles, también frente a adicciones, como el tabaquismo, o a procesos crónicos y degenerativos, como el Alzheimer”, adelanta Amós García. La comunidad científica también sigue investigando soluciones para prevenir otras enfermedades graves, como el VIH, la malaria, esclerosis múltiple o determinados tipos de cáncer.
“Y no debemos olvidarnos de que la prevención es una ‘vacuna’ magnífica frente a determinadas patologías, como el preservativo contra el VIH, o las medidas regulatorias del tabaco frente al cáncer de pulmón u otras patologías respiratorias. También es importante reforzar esta idea”, sugiere el portavoz de la AEV. “Y recordar que todavía quedan regiones en el mundo a las que no lleguen suficientes vacunas de las ya existentes. Cubrir esa necesidad debe ser otro reto de futuro a lograr”.
Desde la Alianza Mundial para Vacunas e Inmunización (GAVI), responsable de la adquisición de vacunas y de otros elementos necesarios para la inmunización de Unicef, se asegura que todavía quedan 30 millones de niños en países pobres que no han sido completamente inmunizados. “Además, la cobertura vacunal no solo se ha estancado en algunas regiones, sino que en otras incluso ha disminuido”, comentan fuentes de la organización, que miran hacia Asia Sudoriental y África como las zonas que peores registros recaban.